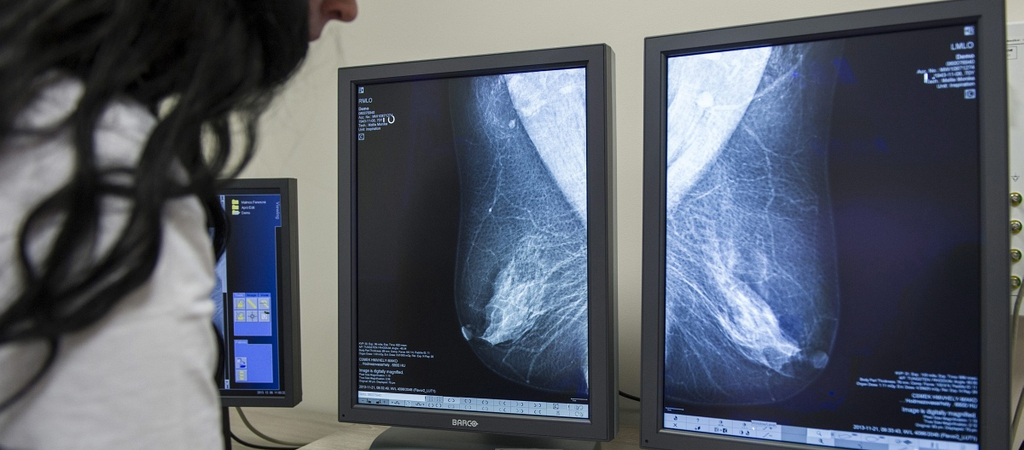
Cikkünk főszereplőjénél, Katalinnál is kimutatták azt a rákra hajlamosító génmutációt, amelynek létezése széles körben a színésznő Angelina Jolie melleltávolító műtétje nyomán vált ismertté. A korai szakaszban felfedezett mellrák gyógyítható, igaz, a betegség okozta kínokon és félelmeken kívül a magyar egészségügyet is le kell győzni. Talán nem véletlen, hogy Magyarországon évente háromezer nő esik áldozatául a betegségnek.
„Eleinte reggelente volt olyan, hogy felébredve átfutott az agyamon, hogy milyen szörnyűséget álmodtam. Aztán leesett, hogy nem álmodom, tényleg mellrákom van” – mondja Katalin, aki pedig nem az önmagát és egészségét elhanyagoló, vagy akár a fejét a homokba dugó típus. Sőt nagyon is sokat foglalkoztatta önmaga és családja egészsége, ugyanis több hozzátartozója is fiatalon betegedett meg rákban.
A családban a nagyapa és két, más anyától származó lánya is daganatos betegségben szenvedett, ezért Katalin 2008-ban onkológus nőgyógyász szakorvosához fordult, hogy kiderítse, neki nincs-e ilyen kockázata.
A doktor úgy látta, hogy mivel a három beteg rokon testében három különböző helyen keletkezett daganat, ezért ez nem számít kockázati tényezőnek – ahogyan az esetek többségében valóban nem. Csakhogy épp a BRCA1 génmutációra (lásd erről Ezerarcú című keretes írásunk – a szerk.) nem érvényes ez a megállapítás. Katalin orvosa ezt nem tudta, így hazaküldte az akkor 37 éves asszonyt.
Ez a hozzáállás igazán elkeserítő Katalin szerint: „Azokat az egészségügyi dolgozókat, orvosokat sajnálom, akik lelkiismeretesen végzik a munkájukat. Nekik nagyon rossz érzés lehet benne élni egy rendszerben, melyben a munkatársak egy része finoman szólva nem szabadna, hogy emberekkel bánjon.”
| Génhiba |
| Angelina Jolie amerikai színésznő esete óta – aki megelőző melleltávolító műtétre szánta rá magát két éve – széles körben ismert, hogy bizonyos génmutációk hajlamosíthatnak bizonyos rákbetegségekre. A mellrák angol elnevezésének (breast cancer) rövidítéséből nevet kapó BRCA1, BRCA2 génmutációk a leggyakoribbak, de még nyolc másik mutációt is vizsgál a teljes emberi genomot végigpásztázó vizsgálat. A mutáció nemcsak mellrák, hanem más rák formájában is jelentkezhet. A leggyakoribb génmutációk (BRCA1, 2) a felfedezett betegek kevesebb, mint 10 százalékát érintik, 100-ból 1-2 beteget tudnak pozitívan szűrni. |
Tartós félrekezelés
Egy nap aztán Katalin, amikor már hetek óta fájdalmat érzett a mellében, újra felkereste orvosát, aki ezzel sem törődött, mondván, hogy maga a rosszindulatú daganat sosem fáj, és inkább az egészet a közelgő menopauzára és hormonális hatásokra fogta. Az asszony a biztonság kedvéért megint rákérdezett a családi halmozódásra, de az orvos megint leintette. Legközelebb akkor ment vissza, amikor tapintható, hirtelen növekvő nagy daganatot észlelt – az orvos még ekkor is megpróbálkozott egy „ó, hát ez csak egy jóindulatú daganat lesz” kezdetű magyarázattal, de ekkor már Katalin intette le őt.

Azonnal kért egy telefonos időpontot kivizsgálásra egy megyei, súlyponti kórházba. Első nap ultrahangos vizsgálaton esett át, másnap tűvel kivettek egy szövetmintát a tumorból, harmadnap pedig meglettek az eredmények. Az ultrahang után amúgy az orvosok (egy radiológus és egy másik ismeretlen) megnyugtatóan nyilatkoztak – ha Katalin nem a saját megérzésére hallgat, nem került volna sor a szövettani vizsgálatra sem. És akkor valószínűleg nem tudtunk volna most, 2015-ben beszélgetni.
A szövettani vizsgálat már nem tréfált: a leletre az került, hogy legrosszabb kategóriájú tumor, sürgős műtét javasolt. De maga a leletkiadás is megér egy misét: tízen álltak a folyosón a betegek, a főorvos mindenkinek átnyújtotta az eredményt egy borítékban. Katalin az utolsók közt volt, amikor az orvos kedélyesen megszólította: „hát látja, hogy milyen jó volt, hogy megcsináltuk azt a mintavételt?” „Miért?” „Hát, mert nem jó a lelet” – azzal átnyújtotta a borítékot, amire egy kis fekete pontot is rajzoltak. A doktor ott a folyosón közölte Katalinnal, hogy akkor most menjen el a felettük lévő emeletre a sebészhez, és beszélje meg vele a folytatást. A kezelésről szóló döntést aztán úgy hozták, hogy Katalint onkológus nem is látta.
| Onko-team |
| Ma már előírás, hogy a beteget egy-egy patológus-sebész-onkológus (esetleg sugárkezelésben jártas szakember) összeállítású csapat, egy úgy nevezett onko-team vizsgálja meg, és ők adjanak javaslatot a folytatandó kezelésre, mondta el a hvg.hu-nak Puskás Gabriella, Az Emlőrák Gyógyításáért Alapítvány munkatársa. Ám aki nem egyből egy onkológiai centrumba kerül, járhat úgy, mint Katalin. E nélkül az onko-team által összerakott javaslat nélkül nem szabad a beteget továbbküldeni kezelésre vagy további vizsgálatra; ha mégis ez történik, az ma már „óriási szakmai hiba” – de Puskás is hallott ilyen, akár ma is előforduló esetről. |
Kemó
Katalint a sebészeten felvilágosították, hogy először nagyszövettani vizsgálatot csinálnak, majd eldöntik, hogy hogyan tovább. Hazament, utánaolvasott a leleteken leírtaknak, majd egy barát tanácsára, akit szintén speciális daganattal műtöttek, Budapestre jött, hogy egy orvossal egyeztessen. Az rögtön a genetikai vizsgálatra irányította, és a nagyszövettan helyett kemoterápia megkezdését javasolta már másnaptól. Ez a gyorsan növő sejteket öli, tulajdonképpen éget, mint a sav.
Az utolsó kemóra 2009-ben került sor. Összesen hét kezelése volt háromhetente, dolgozni közben csak időnként lehetett, mert nagyon elesett volt, és számolni kellett fertőzésveszéllyel is. Az ötödik kemoterápia után jött a melleltávolító műtét, majd még két kemó lezárásként. Katalin úgy döntött, mivel a génmutáció miatt nagy a kockázata, hogy a még egészséges melle is bármikor megbetegszik, inkább leveteti azt is. A génmutációt a genetikai vizsgálat igazolta – persze ez sem ment simán.
Genetikai és egyéb kockázatok
Amikor el kellett volna végezni Katalin genetikai vizsgálatát, kiderült, hogy az országban az az egyetlen orvos, aki erre jogosult, épp hosszas betegszabadságon van, és ki tudja, mikor épül fel. (Ekkoriban még nem zajlottak Magyarországon rendszeresen ilyen vizsgálatok.) Egy rákos betegnek hónapokat várni nagyon kedvezőtlen opció. De Katalinnak megint szerencséje volt: testvére Németországban él, német állampolgár. A testvér, mint genetikailag szintén veszélyeztetett személy, kicsit másképp tapasztalta meg a német állam törődését, mint Katalin: ha a (nem beteg) állampolgáruk egészségét valami fenyegeti, annak a végére kell járni. Így Németország Katalinnak (és később több családtagnak) ingyen és bérmentve megcsinálta a vizsgálatot.
Csakhogy ezt a vizsgálatot a magyar egészségügy nem fogadta el hitelesnek, miután kiderült, hogy a másik mell levétele, illetve a petefészek eltávolítása is szükséges lenne. A mentalitásra jellemző, hogy a vizsgálatot a társadalombiztosítás pénzén inkább még egyszer elvégeztették, nehogy az legyen, hogy a páciens egy Németországból beszerzett igazolással esetleg átverje a magyar TB-t.
| A vizsgálat |
Ha egy rákbeteg legalább három rákban megbetegedett közvetlen hozzátartozóval rendelkezik, és ha fenyegetőnek tűnik a helyzet (nemcsak mellrákra, hanem másra, például vastagbélrákra is érvényes lehet ez a genetikai halmozódás), szakorvosi javaslatra az Országos Onkológiai Intézetben elvégzik a genetikai vizsgálatokat. Ha a vérvizsgálat kimutatja, hogy van ilyen kockázat, akkor a család más tagjainak teljes genetikai térképét is megvizsgálják ilyen szempontból. Elérhető ma már magánintézményekben számos helyen genetikai vizsgálat, melyek olcsóbbak, mint az állami (viszont persze a paciens fizeti a vizsgálat teljes árát), de ezek nem az összes génmutációt nézik, hanem csak az öt leggyakoribbat, a fennmaradó többit nem. |
A genetikai mutáció nyomasztó kérdései
Az, hogy Katalin nem igazi nevén vállalta a története elmesélését, leginkább gyerekei miatt van. Amikor a betegsége kiújult, ők tizenévesek voltak. A nagyobbik szépen össze is rakta a fejében, hogy lám, előbb a nagymama lett beteg, majd anyu, akkor majd valamikor én következem, és ez a következtetés időről időre sokkolja a mai napig. Ez a genetikai háttér nagyon durva kérdéseket vet fel: ha gyerekem lesz, végig kell néznem a szenvedését és a rák ellen harcát a sajátom után? Egyáltalán, ha fiatalon tudom meg a genetikai terheltségem tényét, legyen-e gyerekem?
Puskás Gabriella, Az Emlőrák Gyógyításáért Alapítvány munkatársa szerint is nagyon kényes ez a kérdés, sokaknak talán nem is jó tudni, hogy ez a génmutáció létezik. Ilyen genetikai háttérrel ugyanis jó eséllyel kialakul a rák, még ha nem is biztos, és azt sem lehet tudni, hogy mikor. Amit tennünk kell: sűrűn vizsgálatokra járni, önvizsgálatot tartani, mert egy korai emlőrákot kezeléssel, operációval meg lehet úszni, és utána jó eséllyel meggyógyul a beteg. „Túlélő” lesz: így nevezi a szenológia, a mellrák tudománya. Az emlőrák ugyanis ma már rég nem a halálos ítélet pecsétje, hanem egy olyan állapot, amit megfelelő odafigyeléssel kell kezelni – szükség lehet bizonyos életmódváltásra. A kockázati tényezőket minimalizálni kell, ilyen – a legtöbb megbetegedést okozó ún. hormonpozitív mellráknál, amikor a női hormonok túlzott termelése okozza a rákot – az elhízás, a mozgásszegény életmód, a dohányzás és az alkoholfogyasztás.
| Rákban erősek vagyunk |
Európában igen rosszul állunk a rákos megbetegedéseket és a halálozásokat tekintve. A legújabb statisztikák alapján évente 50 ezer új rákbeteget regisztrálunk, és 33 ezer hal meg daganatos megbetegedésekben. Ez utóbbiak okozta halálesetek lakosságszámhoz viszonyított aránya Magyarországon 20 százalékkal magasabb, mint az Európai Unió átlaga. A férfiaknak 22 százalék esélye van, hogy 75 éves kora előtt meghal rákban, a nőknek 12 százaléka Magyarországon a rákos megbetegedések 10 százaléka emlőrák, ez a harmadik leggyakoribb ráktípus. |
Nincs még vége a vesszőfutásnak
Katalinnak az eddigi kálváriája betetőzéseként túl kellett esnie a mellhelyreállító műtétek körüli huzavonán és kínzó várakozáson, ami a szakemberhiányból és a különböző adminisztratív korlátozásokból fakadnak. Mint ahogy arról nemrég olvasni lehetett, hatalmas probléma, hogy jóval kevesebb implantátum áll rendelkezésre, mint ahány beteg ilyen műtétre vár, így számos esetben fizikai és lelki rákészülés közben derül ki, a műtét halasztódik. A mellhelyreállító műtétet a TB „szépészeti” beavatkozásnak nevezi, ami azért nem túl empatikus hozzáállás, amikor a női identitás alapvető részéről, a nők többsége számára a nőiség szimbólumáról van szó. Sajnos az is jellemző, hogy egy-egy melleltávolító műtétnél nem teremtik meg a feltételeit annak, hogy később helyreállíthassák az emlőt.
Ami a szakemberhiányt illeti, jellemzően míg Nyugat-Európában legfeljebb 10 beteget kell megvizsgálni rendelési időben, Magyarországon egy szakorvos akár 50-60-at is „megnéz” egy műszak alatt. Ma 20 patológusból 1 marad gyakorló kórházi orvosnak, a többit levadásszák külföldre, a plasztikai sebészekről nem is beszélve. A várólisták az emlőrák területén nem vészesek, sugárkezelésre viszont egy hónapot is várni kell várni – és ez azért a betegek 80-90 százalékát érinti.
Katalin a hosszú évek alatt rengeteg egymásnak ellentmondó terápiás javaslatot, tanácsot kapott, és sokszor érezte úgy, hogy lepattintják. Ha nem lett volna benne az a tetterő, hogy utánamenjen a dolgoknak, vagy nem lett volna elég kitartása, akkor szerinte nem sok esélye lett volna életben maradni. De azért döntött úgy, hogy elmondja történetét, mert szeretné megmutatni, igenis van értelme küzdeni – még ha a magyar egészségügyben ez nem minden nap tűnik egyértelműnek.
| Élsz, de meg is élsz? |
| Az ember egy 7 éves kezelési periódus után és közben még szeretne élni. Az állam rokkantsági ellátás címén 20 év bejelentett diplomás munkaviszonyra 61 440 forintot ajánl fel. A két gyerekre még jár ugyanennyi gyerektartás, korhatáros családi pótlék, de a megélhetéshez így kell valamilyen munkát vállalni. Katalin ráadásul albérletben él Budapesten, mióta pár éve a kezelések miatt ide kellett költözzön. Mivel az egyik gyermek tavaly önállóvá vált, Katalin elment az egészségügybe dolgozni, mire elvették a gyógyszertámogatást az emelkedő 1 főre jutó jövedelemre hivatkozva, pedig átlag havonta húszezer forintnál többet kell gyógyszerre költenie. 50 százalékos rokkantként elvileg a kormány megváltozott munkaképességűeket támogató politikájának haszonélvezője, gyakorlatilag az eddig megpályázott állásoknál csak elutasításban volt része.. |